Aviso sanitario: Este contenido es informativo y educativo. No sustituye el diagnóstico, el tratamiento ni el seguimiento por parte de un profesional sanitario cualificado. Ante cualquier síntoma, consulta a tu médico o especialista.
¿Qué es el hallux valgus?
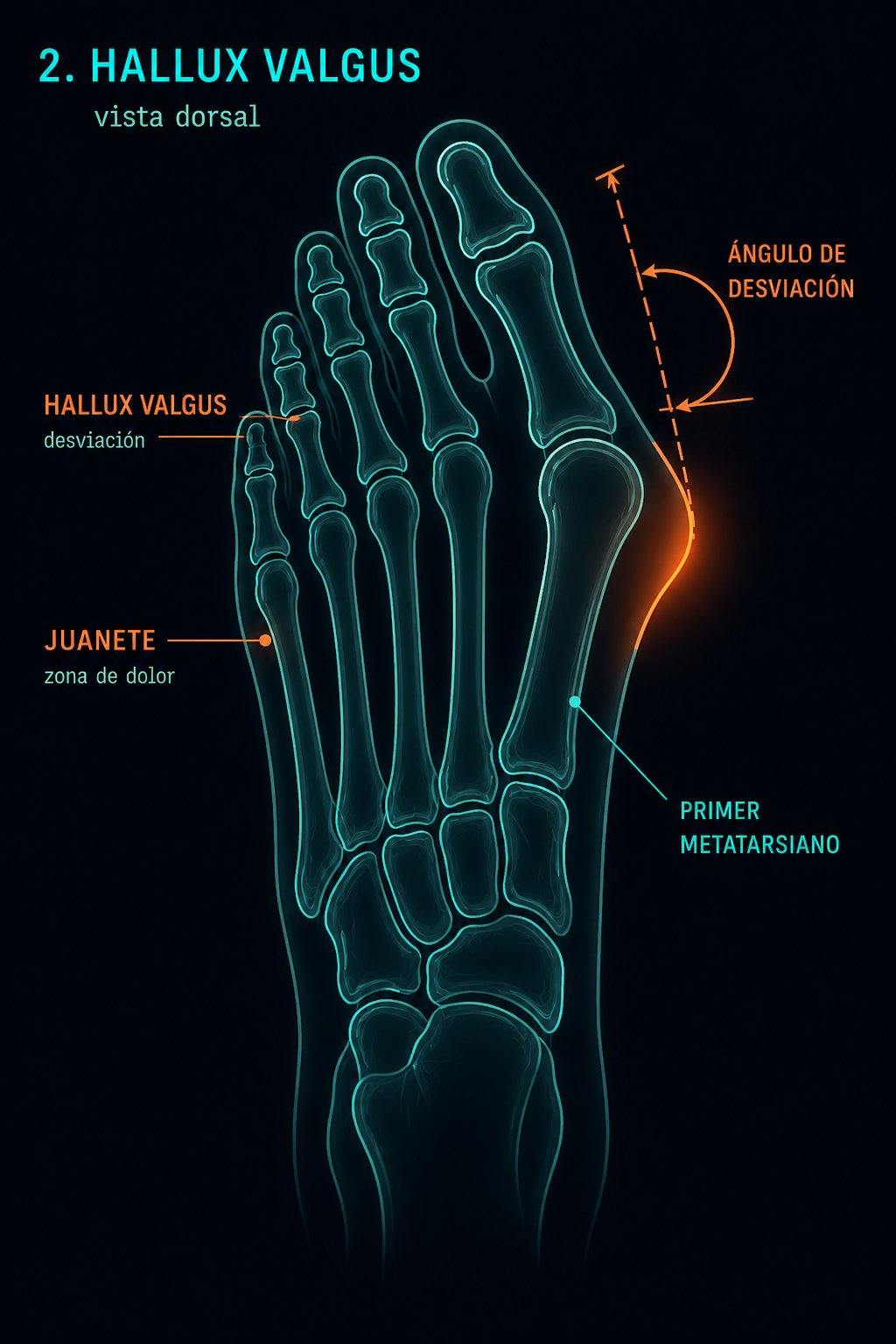
Vista dorsal
Hallux Valgus
El primer dedo se desvía lateralmente, generando una prominencia ósea medial (juanete). El ángulo de desviación determina la gravedad y el tratamiento.
- JUANETE — zona de dolor medial
- ÁNGULO DE DESVIACIÓN — hallux valgus
- PRIMER METATARSIANO
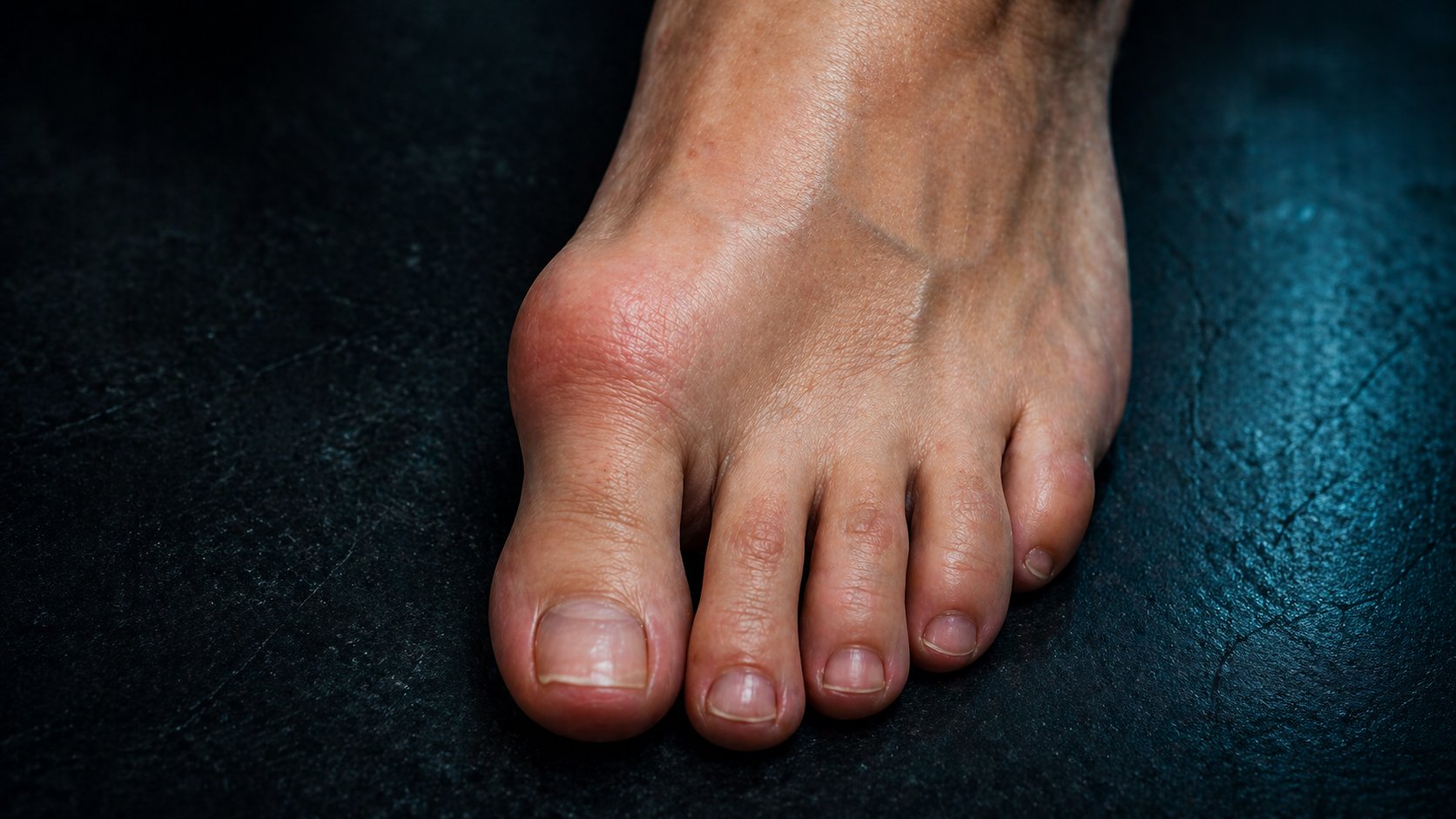
El hallux valgus —coloquialmente conocido como juanete— es una deformidad del primer dedo del pie en la que el dedo gordo se desvía hacia los otros dedos mientras el primer metatarsiano se angula hacia el exterior, formando una prominencia ósea en la cara medial de la articulación metatarsofalángica.
No se trata simplemente de un "bulto": es una alteración estructural progresiva que involucra huesos, tendones y cápsula articular. Con el tiempo, puede comprometer la articulación metatarsofalángica y favorecer la aparición de artrosis localizada.
El término técnico proviene del latín: hallux (dedo gordo) y valgus (desviado hacia afuera). El ángulo normal del primer dedo es inferior a 15° respecto al eje longitudinal del pie.
Síntomas del hallux valgus
La sintomatología varía según el grado de deformidad y la actividad del paciente:
- Dolor en la prominencia: Especialmente al rozar con el calzado.
- Inflamación y eritema sobre la bursitis asociada (bolsa serosa inflamada).
- Rigidez articular: Limitación de la dorsiflexión del primer dedo.
- Callosidades: Hiperqueratosis por el cambio en el reparto de cargas.
- Deformidad de los dedos menores: Dedo en garra o en martillo por el empuje del hallux.
- Metatarsalgia de transferencia: Dolor en el 2.º y 3.er metatarsianos al sobrecargarse.
Importante: La deformidad y el dolor no siempre se correlacionan. Algunos juanetes de gran tamaño son poco dolorosos, mientras que deformidades menores pueden causar gran limitación funcional.
¿Por qué salen los juanetes?
El hallux valgus es multifactorial. No existe una única causa, sino una combinación de factores predisponentes y desencadenantes:
- Factores genéticos (60-70%): La herencia es el factor más importante. Si tus padres tienen juanetes, el riesgo es significativamente mayor.
- Calzado inadecuado: Punteras estrechas y tacón alto concentran la presión en el antepié y aceleran la progresión, pero no son la causa primaria.
- Hiperpronación y pie plano: Alteran la biomecánica del antepié y sobrecargan la articulación metatarsofalángica del primer dedo.
- Laxitud ligamentosa: Más prevalente en mujeres, contribuye a la inestabilidad de la articulación.
- Artritis reumatoide y otras artropatías inflamatorias.
Diagnóstico y grados
El diagnóstico se confirma con radiografía en carga que permite medir el ángulo hallux-metatarsiano (AHM) y el ángulo intermetatarsiano (AIM).
Clave clínica: La decisión quirúrgica no se basa solo en el ángulo, sino en la repercusión funcional, el dolor y la respuesta al tratamiento conservador previo.
Tratamiento del hallux valgus
El objetivo del tratamiento conservador es aliviar el dolor, ralentizar la progresión y mejorar la función, no corregir la deformidad (eso solo lo puede hacer la cirugía).
Modificación del calzado
Puntera amplia y redondeada, talón bajo (máximo 3 cm), materiales blandos que no compriman la prominencia. Es la medida más eficaz a corto plazo.
Corrector de hallux valgus
Separadores interdigitales o correctores nocturnos. Reducen el dolor y mantienen la alineación, aunque no corrigen la deformidad ósea de forma permanente.
Plantillas ortopédicas a medida
Controlan la hiperpronación y redistribuyen la carga del antepié. Especialmente útiles en deformidades leves-moderadas con componente biomecánico.
Fisioterapia y ejercicios
Fortalecimiento de la musculatura intrínseca del pie, ejercicios de movilidad articular y estiramientos de la fascia plantar.
Tratamiento quirúrgico
Reservado para deformidades graves o cuando el tratamiento conservador fracasa. Existen más de 100 técnicas descritas; la elección depende del grado y características del paciente.
¿Cuándo acudir a un profesional?
Consulta pronto si…
- El dolor limita tu actividad diaria o el trabajo
- No encuentras calzado que te resulte tolerable
- Han aparecido deformidades en los dedos menores
- La prominencia sangra, supura o se ha infectado
- El dolor no mejora con el calzado adecuado en 4-6 semanas
Consulta siempre si tienes…
- Diabetes mellitus (cualquier herida en el pie)
- Artritis reumatoide u otra artropatía
- Enfermedad arterial periférica
- Neuropatía con pérdida de sensibilidad
- Infección con signos sistémicos (fiebre, linfangitis)
Prevención y ralentización
No existe prevención definitiva del hallux valgus con base genética, pero sí es posible retrasar su aparición y progresar más lentamente:
- Usar calzado con puntera ancha desde la infancia y adolescencia.
- Evitar tacones superiores a 3 cm de manera habitual.
- Mantener el peso corporal adecuado.
- Realizar ejercicios de fortalecimiento de la musculatura intrínseca del pie.
- En presencia de hiperpronación, valorar plantillas ortopédicas correctoras.
Estas señales necesitan valoración profesional
- Dolor en reposo o nocturno sin caminar
- Pérdida de sensibilidad en el primer dedo
- Inflamación severa con calor local
- No puedes doblar el primer dedo hacia arriba
- Tienes diabetes y cualquier herida en el pie
Ante cualquier duda, consulta a tu médico o podólogo. Una valoración a tiempo puede evitar complicaciones.
Qué puede ayudarte
Productos frecuentemente recomendados por especialistas para esta patología
Calzado con puntera ancha
Puntera redondeada o cuadrada que no comprima los dedos. Fundamental para frenar la progresión.
Separador digital de silicona
Coloca el primer dedo en posición más correcta. Alivia la presión en la prominencia ósea.
Plantilla con soporte metatarsal
Reduce la carga sobre el antepié y puede ralentizar la deformidad.
Ortesis nocturna de hallux valgus
Separadores angulados que se usan por la noche para mantener la corrección.
ℹ Este bloque está preparado para afiliación. Los productos mencionados son orientativos. No constituyen prescripción médica.
Referencias científicas
- Nix S, Smith M, Vicenzino B. Prevalence of hallux valgus in the general population: a systematic review and meta-analysis. J Foot Ankle Res. 2010;3:21. doi:10.1186/1757-1146-3-21 — PubMed 20868524
- Menz HB, Roddy E, Marshall M, et al. Epidemiology of shoe wearing patterns over time in older women: associations with foot pain and hallux valgus. J Gerontol A Biol Sci Med Sci. 2016;71(12):1682-1687. doi:10.1093/gerona/glw004 — PubMed 26936825
- Perera AM, Mason L, Stephens MM. The pathogenesis of hallux valgus. J Bone Joint Surg Am. 2011;93(17):1650-1661. doi:10.2106/JBJS.H.01630 — PubMed 21938379
- NHS. Bunion. nhs.uk. Disponible en: nhs.uk/conditions/bunion
Recurso educativo de Javier Berrio. No reemplaza valoración profesional.